Campylobacter
Con Determinazione della Regione Lazio n.G06447 del 28 maggio 2021, sono stati formalmente individuati il laboratorio regionale di riferimento per le malattie a trasmissione alimentare (MTA) ed il laboratorio regionale di riferimento dei seguenti patogeni a trasmissione alimentare di origine umana: Listeria, Campylobacter, Escherichia coli STEC, Yersinia, Vibrio e Shigella.
I nuovi Centri sono stati attivati presso la Direzione Operativa “Microbiologia degli alimenti” dell’Istituto Zooprofilattico Sperimentale del Lazio e della Toscana “M. Aleandri” (IZSLT), già sede del “Centro di Riferimento Regionale per gli Enterobatteri Patogeni (CREP)” (delibera n. 833 del 20 febbraio 1996).
Il risultato è stato raggiunto grazie a un lungo, intenso e proficuo lavoro svolto nelle attività specialistiche di laboratorio, accreditate secondo la norma ISO 17025, affiancate dal costante impegno nella ricerca scientifica, nelle indagini epidemiologiche e nella formazione.
Queste le attività assegnate ai due laboratori:
- ricevere i campioni oggetto di indagine epidemiologica in corso di casi sospetti o confermati di tossinfezione alimentare;
- restituire alle Autorità Competenti e alle strutture sanitarie coinvolte relazioni relative agli esiti delle indagini epidemiologiche;
- redigere report periodici sui dati prodotti dal Laboratorio;
- ricevere e caratterizzare gli isolati batterici di Listeria, Campylobacter, Escherichia coli STEC, Yersinia, Vibrio e Shigella provenienti dai laboratori di analisi pubblici e privati;
- restituire i rapporti di prova relativi alle caratterizzazioni ai singoli laboratori e fornire loro il supporto scientifico necessario;
- fornire i dati all’Osservatorio Epidemiologico Regionale;
- tenere i rapporti con l’Istituto Superiore di Sanità, per garantire i livelli nazionali e internazionali della sorveglianza;
- conservare i ceppi batterici, ricevuti o isolati ai fini di sorveglianza.
La determina prevede inoltre l’istituzione di un Gruppo Regionale (Lazio) per la gestione delle MTA, al quale sarà affidato l’aggiornamento delle linee guida per la sorveglianza delle malattie infettive trasmesse da alimenti e la conduzione di indagini epidemiologiche in caso di tossinfezioni alimentari.
Il conseguimento di quest’obiettivo consentirà l’implementazione di una serie di attività volte a garantire evidenze sempre maggiori del passaggio di patogeni alimentari dagli animali o dall’ambiente all’uomo, secondo una visione One-Health, caposaldo della nostra Istituzione.
Questo processo consentirà un ulteriore rafforzamento dei rapporti di collaborazione con le Istituzioni e le Autorità Competenti coinvolte nelle attività di sorveglianza delle MTA, per un costante miglioramento della comunicazione ed informazione oltre che del coordinamento e dell’efficacia degli interventi di prevenzione.
Il rapporto, pubblicato dal Centro europeo per la prevenzione e il controllo delle malattie (ECDC) e dall’Autorità europea per la sicurezza alimentare (EFSA ), raccoglie i dati di 28 Paesi europei sui livelli di resistenza agli antibiotici di batteri zoonosici (Salmonella e Campylobacter) isolati da uomo, animali e alimenti, di Escherichia coli commensali utilizzati come indicatori e di Staphylococcus aureus resistenti alla meticillina (Meticillin-Resistant S. Aureus, MRSA) isolati da animali e alimenti.
Esplora i dati dell’antibioticoresisitenza in Europa 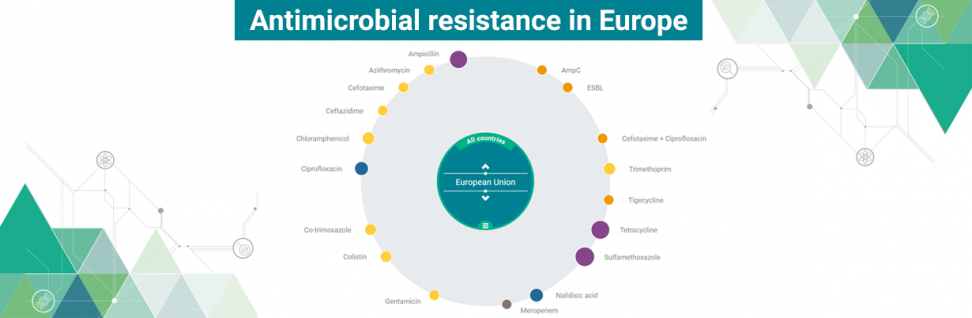
Salmonella
La resistenza di Salmonella ad ampicillina, sulfamidici e tetracicline è risultata alta (>20%) e molto alta (in Italia si tratta del 68-72% di isolati resistenti), mentre la resistenza alle cefalosporine di terza generazione è risultata bassa (<10%). In Italia questa resistenza era <2% negli isolati umani e <5% negli isolati animali.
La resistenza di Salmonella nei confronti della ciprofloxacina, uno degli antibiotici che l’OMS definisce di importanza “critica”, è risultata alta in isolati da avicoli (>20%) e moderata negli isolati umani (<20%).
In Italia e in altri sette Paesi si è assistito a un aumento delle resistenze a questo antibiotico negli ultimi anni, in particolare in S. Enteritidis.

Salmonella
La resistenza nei confronti della colistina è risultata molto bassa negli isolati da animali e alimenti, mentre negli isolati umani, i dati nazionali variano tra 0% e 29% (in Italia è 14%).
Riguardo alla frequenza degli isolati multiresistenti, il 38-43% da suini e il 33-38% da polli (animali vivi e carcasse al macello) degli isolati è risultato resistente a tre o più classi di antibiotici, nelle altre specie le percentuali erano inferiori.
Tra gli isolati di origine umana, il 25% è risultato multiresistente, con picchi del 74% negli isolati di variante monofasica della S. Typhimurium.
Campylobacter
Negli isolati di Campylobacter, provenienti sia da infezioni umane che da animali e alimenti, si sono riscontrate frequenze alte di resistenza a ciprofloxacina e tetracicline.
Campylobacter Flickr,www.microbiologybytes.com
La resistenza all’eritromicina è stata riscontrata con frequenze moderate (<20%) in C. coli e basse (10%) in C. jejuni.
La resistenza combinata a ciprofloxacina ed eritromicina era <10% in C. jejuni e <20% in C. coli isolati da tutte le fonti.
La multiresistenza ai farmaci, negli isolati di origine umana testati per quattro classi di antimicrobici (fluorochinoloni, macrolidi, tetracicline e aminoglicosidi) è stata complessivamente bassa (<10%) in C. jejuni ma moderata (<20%) in C. coli.
Staphylococcus aureus resistente alla meticillina (MRSA)
Il monitoraggio volontario di MRSA negli alimenti e negli animali ha evidenziato la presenza di batteri S. Aureus in carni suine, bovine, avicole (soprattutto tacchini) con percentuali estremamente variabili (fino al 100%).
In alcuni Stati sono stati raccolti campioni anche da animali domestici (cani, gatti, roditori domestici) e sono stati isolati MRSA nelle diverse specie animali con frequenze estremamente variabili.

Staphylococcus. Pixnio – Janice Haney Car et al
La maggior parte dei ceppi MRSA isolati da animali e alimenti era del tipo associato agli allevamenti, definito livestock-associated (LA-)MRSA, appartenenti al complesso clonale CC398.
Un’osservazione significativa include la rilevazione della resistenza al linezolid, un antibiotico utilizzato in medicina umana per il trattamento delle infezioni gravi e/o complicate da S. aureus, in ceppi isolati da suini nel 2019.
Alcune conclusioni
L’analisi degli indicatori di risultato definiti per l’AMR negli animali d’allevamento ha evidenziato alcuni progressi con l’aumento della prevalenza di isolati completamente sensibili in 11 Paesi e la riduzione della prevalenza di E. coli produttori di ESBL-/AmpC osservata in 14 Paesi.
Tuttavia in Italia questi progressi non sono stati così evidenti, con andamenti degli indicatori in linea con gli anni precedenti.
Fonti:
EFSA
Istituto Superiore di Sanità
Rapporto sulle zoonosi 2019 nell’UE, curato dall’ EFSA e dal Centro europeo per la prevenzione e il controllo delle malattie (ECDS), presenta i risultati delle attività di monitoraggio delle zoonosi svolte nel 2019 in 36 paesi europei, 28 Stati membri (SM) e otto non Stati membri.
Al primo e secondo posto tra le zoonosi più segnalate negli esseri umani risultano la campylobatteriosi seguita dalla salmonellosi.

Le tendenze nell’UE dei casi umani confermati di questi due malattie sono rimaste stabili (piatte) nel periodo 2015-2019.
Salmonella
La percentuale di casi di salmonellosi umana dovuta a Salmonella Enteritidis è stata simile a quella del 2017-2018.

Salmonella
Dei 26 Stati membri che riferiscono sui programmi di controllo di Salmonella nel pollame, 18 hanno raggiunto gli obiettivi di riduzione, mentre otto non sono riusciti a raggiungere almeno uno.
La prevalenza nell’UE dei gruppi di sierotipi positivi a Salmonella è rimasta stabile dal 2015 per galline da riproduzione, galline ovaiole, polli da carne e tacchini da ingrasso, con fluttuazioni per tacchini da riproduzione.
Le carcasse di suino e di pollame sottoposti ai programmi di controllo nazionali sono stati più frequentemente positivi di quelli degli operatori del settore alimentare.

Escherichia coli
Escherichia coli (STEC)
L’infezione da Escherichia coli (STEC), produttore della la tossina Shiga, è risultata la terza zoonosi più segnalata nell’uomo ed è aumentata dal 2015 al 2019.
Yersinia
La yersiniosi è stata la quarta zoonosi più segnalata nell’uomo nel 2019 con un trend stabile nel 2015-2019.
Listeria monocytogenes
La tendenza dei casi confermati di listeriosi è rimasta stabile nel 2015–2019, dopo un lungo periodo di crescita.
Listeria raramente ha superato il limite di sicurezza negli alimenti pronti per il consumo.
Zoonosi alimentari
In totale, sono stati segnalati 5.175 focolai di origine alimentare.
Salmonella continua a rimanere l’agente più rilevato, ma il numero di focolai dovuti a S. Enteritidis è diminuito.
Norovirus

Norovirus
I norovirus nel pesce e nei prodotti della pesca sono rappresentati come il binomio agente/cibo che ha causato il numero più alto di focolai.
Altri agenti
Il rapporto fornisce ulteriori aggiornamenti sulla tubercolosi bovina, Brucella, Trichinella, Echinococcus, Toxoplasma, rabbia, virus del Nilo occidentale, Coxiella burnetii (febbre Q) e tularemia.
L’Efsa (European Food Safety Authority) e l’ ECDC (European Centre for Disease Prevention and Control) hanno pubblicato il 12 dicembre il rapporto sulle tendenze e fonti di zoonosi (malattie trasmissibile dagli animali all’uomo) in Europa nell’ 2018.
Salmonella ha causato quasi un focolaio su tre di origine alimentare. I focolai infatti risultano essere stati 1581 rispetto ai 5146 dei focolai totali di origine alimentare.
I Paesi in cui maggiormente si sono verificati i casi sono stati la Slovacchia, la Spagna e la Polonia e risultano per lo più riconducibili al consumo di uova.
L’infezione gastrointestinale più comunemente segnalata nell’uomo è comunque risultata essere la campilobatteriosi, seguita in ogni caso dalla salmonellosi
L’aumento di gran lunga maggiore nel 2018 ha riguardato il numero di infezioni dal virus West Nile. Il patogeno, trasmesso dalle zanzare, ha causato un numero di casi sette volte superiori a quelli registrati nel 2017
Mike Catchpole, direttore scientifico dell’ECDC, ha dichiarato che l’assistenza nei paesi dove attivamente circola il virus verrà intensificata, soprattutto negli ambiti che riguardano la sorveglianza, la preparazione, la comunicazione e il controllo dei vettori.
La maggior parte delle infezioni autoctone di West Nile sono state segnalate in Italia (610), Grecia (315) e Romania (277). La Repubblica Ceca e la Slovenia hanno segnalato i primi casi sin dal 2013.
Un numero crescente di focolai da virus West Nile in Italia e Ungheria, ha coinvolto i cavalli e altre specie equine, oltre alle specie aviarie
Come terza causa più diffusa di zoonosi alimentare è risultata essere l’infezione sostenuta da Escherichia coli produttore di tossina Shiga (STEC), con un aumento del 37 % rispetto al 2017, fattore legato anche ad un miglioramento della capacità diagnostica dei laboratori nell’individuare anche casi sporadici.
I casi di listeriosi, nonostante una tendenza al rialzo non particolarmente rilevante (2549 nel 2018 contro i 2480 del 2017), rimane una delle più gravi malattie trasmesse dagli alimenti, in termini di ricoveri ospedalieri numero di decessi.
La relazione contiene anche dati su Mycobacterium bovis, Brucella, Yersinia, Trichinella, Echinococcus, Toxoplasma, rabbia, Coxiella burnetii (febbre Q) e tularemia.
Fonte: EFSA

Gli antimicrobici usati per trattare malattie trasmissibili tra animali e uomini, come la campilobatteriosi e la salmonellosi, stanno perdendo efficacia, come rilevano i dati diffusi dal Centro europeo per la prevenzione e il controllo delle malattie (ECDC) e dall’Autorità europea per la sicurezza alimentare (EFSA).
La relazione congiunta, che presenta i dati raccolti da 28 Stati membri dell’UE su esseri umani, suini e vitelli di età inferiore a un anno, conferma l’aumento della resistenza agli antibiotici già individuata negli anni precedenti.
Stiamo entrando in un mondo in cui infezioni comuni diventano sempre più difficili e, talvolta impossibili, da trattare, dichiara Vytenis Andriukaitis, commissario europeo per la salute e la sicurezza alimentare.
Secondo i dati del 2017, in alcuni Paesi la resistenza ai fluorochinoloni (come la ciprofloxacina) nei batteri del genere Campylobacter è talmente alta che tali antimicrobici non funzionano più per il trattamento di casi gravi di campilobatteriosi.
Il Campylobacter presenta anche alte percentuali di batteri resistenti alle tetracicline.
-
-
Salmonella typhimurium
Salmonella nell’uomo è sempre più resistente ai fluorochinoloni. La multi-farmaco resistenza (ovvero la resistenza a tre o più antimicrobici) è elevata nella Salmonella trovata nell’uomo (28,3%) e negli animali, in particolare in S. Typhimurium.
Tuttavia politiche ambiziose, promosse da alcuni Paesi in cui si limita l’uso degli antimicrobici, hanno portato a una diminuzione della resistenza ad essi.
Nel giugno 2017 la Commissione europea ha adottato un piano d’azione sanitario unitario dell’UE contro la resistenza antimicrobica (One Health Action Plan against Antimicrobial Resistance), chiedendo un’azione efficace contro questa minaccia e riconoscendo che deve essere affrontata in termini sia di salute umana, che di salute degli animali e ambiente. L’uso prudente degli antimicrobici è essenziale per limitare l’insorgenza e la diffusione di batteri resistenti agli antibiotici nell’uomo e negli animali.
Per approfondire:
The European Union summary report on antimicrobial resistance in zoonotic and indicator bacteria from humans, animals and food in 2017.
Centro di Referenza Nazionale per l’Antibioticoresistenza presso l’IZS Lazio e Toscana.











